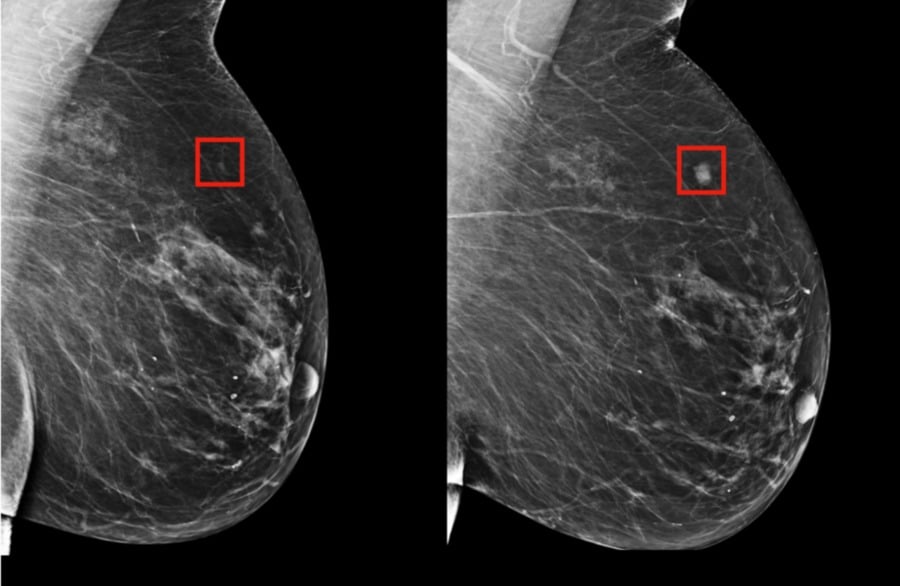
A pesar de los grandes avances en genética e imágenes modernas, el diagnóstico de cáncer de mama toma por sorpresa a la mayoría de los pacientes. Para algunos, llega demasiado tarde. El diagnóstico tardío significa tratamientos agresivos, resultados inciertos y más gastos médicos, por lo que la detección de pacientes ha sido un pilar central de la investigación de la enfermedad que, se estima, tendrá 300 mil 590 nuevos casos este 2023, y cobrará la vida de 43 mil 700 personas.
Con eso en mente, un equipo del Laboratorio de Ciencias de la Computación e Inteligencia Artificial ‒CSAIL‒ del Instituto Tecnológico de Massachussets ‒MIT‒ y el Hospital General de Massachusetts ‒MGH‒, ha creado un nuevo modelo de aprendizaje profundo donde la Inteligencia Artificial ayuda a predecir cáncer, a partir de una mamografía, si es probable que un paciente desarrolle cáncer de mama hasta cinco años en el futuro.
Entrenado en mamografías y resultados conocidos de más de 60 mil pacientes con MGH, el modelo aprendió los patrones sutiles en el tejido mamario que son precursores de tumores malignos.
La profesora del MIT, Regina Barzilay, sobreviviente de cáncer de mama, dice que la esperanza es que sistemas como estos permitan a los médicos personalizar los programas de detección y prevención a nivel individual, haciendo que el diagnóstico tardío sea una reliquia del pasado.
Aunque se ha demostrado que la mamografía reduce la mortalidad por cáncer de mama , existe un debate continuo sobre la frecuencia con la que se deben realizar las pruebas de detección y cuándo comenzar.
Mientras que la Sociedad Estadounidense del Cáncer recomienda la detección anual a partir de los 45 años, el Grupo de trabajo preventivo de EE. UU. recomienda la detección cada dos años a partir de los 50 años.
«En lugar de adoptar un enfoque único para todos, podemos personalizar las pruebas de detección en función del riesgo de una mujer de desarrollar cáncer», señaló Barzilay. «Por ejemplo, un médico podría recomendar que un grupo de mujeres se realice una mamografía cada dos años, mientras que otro grupo de mayor riesgo podría realizarse una resonancia magnética complementaria».
Barzilay es profesora de Electrónica Delta en CSAIL y del Departamento de Ingeniería Eléctrica y Ciencias de la Computación en el MIT y miembro del Instituto Koch para la Investigación Integral del Cáncer en el MIT.
El modelo del equipo fue significativamente mejor para predecir el riesgo que los enfoques existentes: colocó con precisión al 31 por ciento de todos los pacientes con cáncer en su categoría de mayor riesgo, en comparación con solo el 18 por ciento de los modelos tradicionales.
Cómo funciona
Desde el primer modelo de riesgo de cáncer de mama de 1989, el desarrollo ha sido impulsado en gran medida por el conocimiento humano y la intuición de cuáles podrían ser los principales factores de riesgo, como la edad, los antecedentes familiares de cáncer de mama y de ovario, los factores hormonales y reproductivos y la densidad mamaria.
Sin embargo, la mayoría de estos marcadores solo se correlacionan débilmente con el cáncer de mama. Como resultado, dichos modelos aún no son muy precisos a nivel individual, y muchas organizaciones continúan sintiendo que los programas de detección basados en el riesgo no son posibles, dadas esas limitaciones.
En lugar de identificar manualmente los patrones en una mamografía que provocan futuros cánceres, el equipo del MIT/MGH entrenó un modelo de aprendizaje profundo para deducir los patrones directamente de los datos. Usando información de más de 90 mil mamografías, el modelo detectó patrones demasiado sutiles para que los detecte el ojo humano.
Detección más equitativa del cáncer
El proyecto también tiene como objetivo hacer que la evaluación de riesgos sea más precisa para las minorías raciales, en particular. Muchos de los primeros modelos se desarrollaron en poblaciones blancas y eran mucho menos precisos para otras razas.
Mientras tanto, el modelo MIT/MGH es igualmente preciso para mujeres blancas y afrodescendientes, lo cual es muy importante dado que se ha demostrado que estas últimas tienen un 42 por ciento más de probabilidades de morir de cáncer de mama debido a una amplia gama de factores que pueden incluir diferencias en la detección y el acceso a la atención médica.
Barzilay dice que su sistema también podría algún día permitir a los médicos usar mamografías para ver si los pacientes tienen un mayor riesgo de tener otros problemas de salud, como enfermedades cardiovasculares u otros tipos de cáncer.
Los investigadores están ansiosos por aplicar los modelos a otras enfermedades y dolencias, y especialmente a aquellas con modelos de riesgo menos efectivos, como el cáncer de páncreas.
Te puede interesar: Condado de San Mateo invirtió más de $360 millones en ayudas durante pandemia de COVID-19

